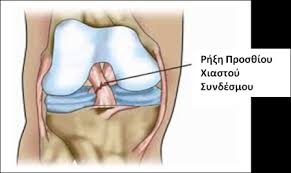
Ρήξη Πρόσθιου Χιαστού Συνδέσμου
Ο πρόσθιος χιαστός σύνδεσμος (ΠΧΣ) αποτελεί τον κύριο σταθεροποιό της άρθρωσης του γόνατος. Ο ρόλος του είναι να προστατεύει την άρθρωση από την πρόσθια μετατόπιση της κνήμης σε σχέση με τον μηρό, να ελέγχει τις στροφές της άρθρωσης αλλά και τις πλάγιες μετατοπίσεις αυτής (ραιβότητα, βλαισότητα).
Η λειτουργία του αυτή προσδίδει σημαντική σταθερότητα στην άρθρωση κατά τις καθημερινές δραστηριότητες, το τρέξιμο, τις αλλαγές κατεύθυνσης και την προσγείωση από άλμα. Η ρήξη του προσθίου χιαστού συνδέσμου αφορά τραύμα του συνδέσμου που βρίσκεται στο γόνατο και συνδέει το κάτω άκρου του μηρού με το άνω άκρο της κνήμης. Χαρακτηριστικό είναι ότι ένας ασθενής με ρήξη του προσθίου χιαστού συνδέσμου παραπονιέται για αστάθεια της άρθρωσης του αλλά και για επεισόδια όπου το γόνατο του, ολισθαίνει πρόσθια.
Επιδημιολογία
Η συχνότητα εμφάνισης της κάκωσης του πρόσθιου χιαστού συνδέσμου στο γόνατο είναι αυξημένη στις γυναίκες δύο με οκτώ φορές περισσότερο σε σχέση με τους άντρες. Ειδικότερα στην καλαθοσφαίριση, η συχνότητα της κάκωσης στις γυναίκες είναι τέσσερις φορές μεγαλύτερη από τους άνδρες. Η διαφορά αυτή μεταξύ των δυο φύλων είναι ακόμη μεγαλύτερη σε άτομα που φοιτούν σε στρατιωτικές ακαδημίες. Ακόμη, άτομα που έχουν υποστεί χειρουργική αποκατάσταση του συνδέσμου παρουσιάζουν μεγαλύτερο κίνδυνο ρήξης τόσο στο άκρο που έχει υποστεί την επέμβαση (συχνότερα) όσο και στο υγιές.
Η συχνότητα της κάκωσης του πρόσθιου χιαστού είναι αυξημένη στην καλαθοσφαίριση, το χόκεϊ, το ποδόσφαιρο, το αμερικανικό ποδόσφαιρο, τη γυμναστική, το σκι και την πετοσφαίριση. Οι ρήξεις του πρόσθιου χιαστού αυξάνονται συνεχώς λόγω της μεγάλης συμμετοχής του πληθυσμού στα αθλήματα αυτά. Ιδιαίτερα στο σκι οι κακώσεις του πρόσθιου χιαστού συνδέσμου καλύπτουν το 25% ως 30% όλων των κακώσεων του γόνατος. Η επαγγελματοποίηση και το υψηλό επίπεδο του αθλητισμού σήμερα ενισχύουν το παραπάνω φαινόμενο.
Διάγνωση
Το καλό ιστορικό σε συνδυασμό με τις ειδικές δοκιμασίες μπορούν να θέσουν τη διάγνωση χωρίς να χρειαστούν επιπρόσθετες εξετάσεις. Η μέτρηση της χαλαρότητας του συνδέσμου με ειδικά όργανα ενισχύει την κλινική εξέταση και παρέχει αντικειμενικό σημείο αναφοράς για μελλοντικές συγκρίσεις. Το συχνότερα χρησιμοποιούμενο αρθρόμετρο είναι το ΚΤ-1000 το οποίο χρησιμοποιεί σταθερές δυνάμεις για τον προσδιορισμό της πρόσθιας μετατόπισης της κνήμης.
Μεγάλης σημασίας είναι οι απλές ακτινογραφίες με τις οποίες πρέπει να αποκλειστούν κατάγματα του γόνατος (αλλά και αποσπαστικά κατάγματα στην έκφυση του συνδέσμου). Παρότι συνήθως δεν είναι απαραίτητη για τη διάγνωση, η μαγνητική τομογραφία (MRI) είναι χρήσιμη καθώς παρουσιάζει ακρίβεια μεγαλύτερη του 95% στη διάγνωση της ρήξης του πρόσθιου χιαστού συνδέσμου. Επίσης είναι εξαιρετικά χρήσιμη στην αναζήτηση για συνοδές βλάβες. Άλλη απεικονιστική εξέταση είναι η αρθροσκόπηση του γόνατος η οποία εκτός από διαγνωστική έχει και θεραπευτική αξία για την αποκατάσταση της συνδεσμικής βλάβης.
Αντιμετώπιση
Οι συνδυασμένες κακώσεις πρόσθιου και οπίσθιου χιαστού συνδέσμου είναι σπάνιες αλλά εμφανίζουν σοβαρές επιπλοκές ειδικά αν συνοδεύονται από νευρικές και αγγειακές βλάβες. Αν και έχουν καταγραφεί πολλές και διαφορετικές απόψεις σχετικά με το ποιος είναι ο καλύτερος τρόπος αντιμετώπισης των κακώσεων αυτών, πολλοί είναι εκείνοι που υποστηρίζουν ότι καλύτερο λειτουργικό αποτέλεσμα προκύπτει από τη χειρουργική αντιμετώπιση του πρόσθιου και οπίσθιου χιαστού συνδέσμου, πάρα με τη συντηρητική αντιμετώπιση τους.Υπάρχει επίσης και η άποψη ότι η άμεση χειρουργική αντιμετώπιση και των δύο συνδέσμων αποδίδει καλύτερο λειτουργικό αποτέλεσμα.
Στη μετεγχειρητική αποκατάσταση της συνδυασμένης χειρουργικής αντιμετώπισης των δύο συνδέσμων, βασική προτεραιότητα έχουν η πρώιμη κινητοποίηση της άρθρωσης, η σταδιακή φόρτιση του μέλους και δευτερευόντως η σταδιακή ανάκτηση της κάμψης της άρθρωσης. Επιδίωξη είναι η τροχιά της κίνησης να ανακτηθεί προοδευτικά.
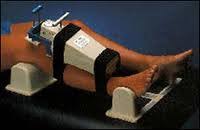
Η αντιμετώπιση της ρήξης του πρόσθιου χιαστού συνδέσμου πραγματοποιείται μέσω της κρυοθεραπείας, της συνεχής παθητική κινητοποίηση (CPM), καθώς και της ισοκίνησης. Οι μέθοδοι της κρυοθεραπείας είναι πολλές και περιλαμβάνουν ψυκτικά sprays, εμβάπτιση σε κρύο νερό, παγομαλάξεις με κύβους πάγου, επιθέματα γέλης, επιθέματα θρυμματισμένου πάγου, συστήματα συνεχούς ροής παγωμένου νερού (Cryocuff) και οι συσκευές παραγωγής ψυχρού αέρα. Η συνεχής παθητική κινητοποίηση (CPM), σε αντίθεση με τη διακοπτόμενη παθητική κίνηση, είναι κίνηση που παραμένει αδιάκοπη για μεγάλες χρονικές περιόδους. Συνήθως εφαρμόζεται από μια μηχανική συσκευή, η οποία κινεί την επιθυμητή άρθρωση συνεχόμενα μέσα σε ένα ελεγχόμενο εύρος κίνησης, χωρίς προσπάθεια του ασθενούς έως 24 ώρες την ημέρα για 7 ή και περισσότερες διαδοχικές ημέρες. Η κίνηση είναι παθητική, έτσι ώστε η κόπωση του μυός να μην επεμβαίνει στην κίνηση. Η μηχανή χρησιμοποιείται επειδή το άτομο δεν θα μπορούσε να εφαρμόσει την ελεγχόμενη κίνηση συνεχόμενα για μεγάλη χρονική περίοδο. Η ισοκίνηση είναι μια διαδικασία κατά την οποία ένα τμήμα του σώματος επιταχύνει μέχρι να φτάσει μια προεπιλεγμένη σταθερή γωνιακή ταχύτητα ενάντια σε μια προσαρμοζόμενη αντίσταση. Ασχέτως με το μέγεθος της δύναμης που εφαρμόζεται από τον ασθενή, η ταχύτητα του τμήματος δε ξεπερνά την προεπιλεγμένη γωνιακή ταχύτητα. Καθώς ο ασθενής προσπαθεί να την ξεπεράσει, η αντίσταση τροποποιείται έτσι ώστε να αντιστοιχεί επακριβώς στη δύναμη που εφαρμόζεται σε κάθε σημείο του εύρους κίνησης. Η δύναμη που εφαρμόζεται από τον ασθενή μετράται σε κατάλληλες μονάδες και αναπαριστάται αριθμητικά και γραφικά ώστε να αποτελεί σημείο αναφοράς για μελλοντικές συγκρίσεις.
Η αποκατάσταση της ρήξης του πρόσθιου χιαστού είναι μια μακρόχρονη διαδικασία (6-8 μήνες) η οποία απαιτεί σωστό προγραμματισμό και απόλυτη συνεργασία με τον ασθενή για να ολοκληρωθεί με όσο το δυνατόν καλύτερα αποτελέσματα.
Ιδανική Επιστροφή στις Δραστηριότητες και Μείωση Κινδύνου Επανατραυματισμού
Η απόφαση για το πότε μπορεί να επιτραπεί σε έναν ασθενή να επιστρέψει πλήρως στις δραστηριότητες, στις περισσότερες περιπτώσεις, είναι εμπειρική επειδή υπάρχει μικρή συσχέτιση των λειτουργικών και κλινικών δοκιμών. Η χρήση πολλαπλών κριτηρίων, συμπεριλαμβανομένης της επιστροφής του εύρους των κινήσεων, τη μυϊκή δύναμη και την ισορροπία, τη στατική και δυναμική σταθερότητα, είναι απαραίτητα για τον προσδιορισμό της κατάλληλης στιγμής για έναν ασθενή να επιστρέψει στην πλήρη δραστηριότητα.
Πηγές
Prentice W.E., & Onate J.A., (2007). Αποκατάσταση κακώσεων γόνατος: Τεχνικές αποκατάστασης αθλητικών κακώσεων, 4η έκδοση, (Επιμέλεια – Μετάφραση από τα αγγλικά: Αθανασόπουλος, Κατσουλάκης), Επιστημονικές Εκδόσεις: Παριζιάνου, Αθήνα.