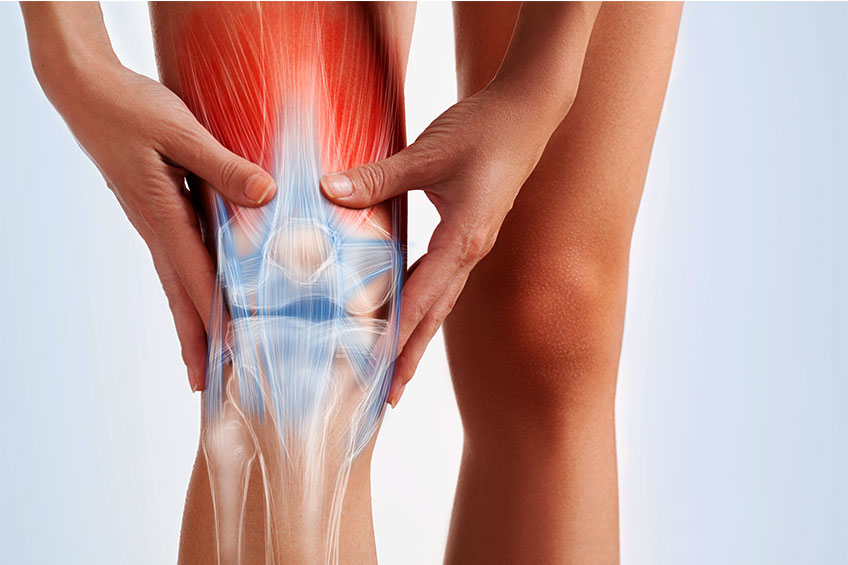
Η οστεοαρθρίτιδα αποτελεί ένα σύνολο μηχανικών ανωμαλιών οι οποίες οδηγούν στον εκφυλισμό της άρθρωσης, επηρεάζοντας κυρίως τον αρθρικό χόνδρο και το υποχόνδριο οστό. Τα συμπτώματα περιλαμβάνουν πόνο στην άρθρωση, ευαισθησία, δυσκαμψία, κλείδωμα, αλλά και οίδημα στην άρθρωση. Ποικίλα μπορεί να είναι τα αίτια περιλαμβάνοντας κληρονομικούς, αναπτυξιακούς, μεταβολικούς, μηχανικούς λόγους που οδηγούν στην καταστροφή του χόνδρου. Η απώλεια του χόνδρου αφήνει εκτεθειμένο το οστό κάνοντας έτσι την άρθρωση αδύναμη να ανταπεξέλθει στα φορτία που μπορεί να δέχεται στην καθημερινότητα. Οι αρθρώσεις που επηρεάζονται περισσότερο είναι αυτές που δέχονται τα περισσότερα φορτία όπως η σπονδυλική στήλη, το ισχίο και το γόνατο, χωρίς ωστόσο αυτό να σημαίνει ότι δεν μπορεί να παρουσιαστεί και σε άλλες αρθρώσεις.
Η οστεοαρθρίτιδα κατηγοριοποιείται σε:
Πρωτογενή οστεοαρθρίτιδα: Είναι μια χρόνια εκφυλιστική διαδικασία που σχετίζεται με την γήρανση, ωστόσο δεν προκαλείται απαραίτητα από αυτήν, καθώς παρατηρούνται και ηλικιωμένα άτομα χωρίς σημεία εκφύλισης.
Δευτερογενή οστεοαρθρίτιδα: Προκαλείται από άλλους παράγοντας οι οποίοι περιλαμβάνουν: Τραυματισμός στις αρθρώσεις (όπως για παράδειγμα στον πρόσθιος χιαστός σύνδεσμος), επεμβάσεις, αστάθεια άρθρωσης, παχυσαρκία, διάφορες φλεγμονώδεις ασθένειες κ.α. Οι παράγοντες αυτοί επηρεάζουν τη λειτουργία του χόνδρου και τον τρόπο που δέχεται τα φορτία οδηγώντας σταδιακά στην εκφύλισή του. Η δευτερογενής οστεοαρθρίτιδα παρουσιάζεται σε σαφώς νεότερη ηλικία σε σχέση με την πρωτογενή οστεοαρθρίτιδα.
Συμπτώματα
Τα περιστατικά με οστεοαρθρίτιδα είναι κυρίως άνω των 50 ετών, συχνά τα άτομα είναι παχύσαρκα και είναι κυρίως γυναίκες. Άτομα μικρότερης ηλικίας που διαγιγνώσκονται με οστεοαρθρίτιδα είναι πιθανόν να έχουν επιβαρυμένο ιστορικό στην άρθρωση του γόνατος, όπως κάταγμα, κάποιον παλαιότερο τραυματισμό ή ιδιαίτερη ανατομική μορφολογία.
Τα συμπτώματα ξεκινούν ήπια και αυξάνουν σταθερά, εμφανίζουν περιόδους με υφέσεις που πολλές φορές διαρκούν μήνες. Εμφανίζονται αλλαγές στις μυϊκές συνέργειες και δημιουργούνται σημεία πυροδότησης πόνου σε περιαρθρικούς μυς. Στην περίπτωση της μονόπλευρης αρθρίτιδας είναι χαρακτηριστική η ατροφία του τετρακέφαλου μυός. Η άρθρωση είναι συχνά διογκωμένη εξαιτίας του οιδήματος και της αυξημένης ποσότητας αρθρικού υγρού και της πάχυνσης του αρθρικού υμένα.
Η κλινική εικόνα περιλαμβάνει πόνο στην άρθρωση του γόνατος. Ο πόνος εντοπίζεται συνήθως μπροστά από την επιγονατίδα, στο μεσάρθριο διάστημα, πίσω στην ιγνυακή κοιλότητα και συχνά στις γάμπες. Στα αρχικά στάδια της νόσου, ο πόνος εμφανίζεται κατά την διάρκεια της άσκησης και απομακρύνεται με την ξεκούραση. Με την πάροδο της νόσου τελικά, ο πόνος εγκαθίσταται και αυξάνεται. Το άτομο παραπονιέται πλέον και μετά το πέρας της άσκησης. Ο πόνος σε προχωρημένο στάδιο μπορεί να αναφέρεται ακόμη και κατά την διάρκεια του ύπνου. Με τη λήξη της άσκησης, τα τεμάχια φθοράς που αναφέρθηκαν προκαλούν υμενίτιδα. Ο πόνος δεν οφείλεται στην εκφύλιση των χόνδρων καθώς δεν νευρώνονται. Ο πόνος φαίνεται να οφείλεται κυρίως, σε θυλακική ίνωση και αγγειακή συμφόρηση. Το άλγος δεν επιτρέπει στο άτομο να δράσει φυσιολογικά και δυσχεραίνει τις κινήσεις μειώνοντας έτσι, την λειτουργικότητα της άρθρωσης.
Χαρακτηριστικό της οστεοαρθρίτιδας είναι η δυσκαμψία που παρουσιάζει η άρθρωση. Το άτομο έχει το αίσθημα ότι το γόνατο «μαγκώνει» κατά την κίνηση. Η δυσκαμψία εμφανίζεται μετά από περιόδους ακινησίας της άρθρωσης. Στα αρχικά στάδια της νόσου η δυσκαμψία διαρκεί λίγα μόλις λεπτά. Με την εξέλιξη της νόσου, η δυσκαμψία γίνεται πιο έντονη και εγκαθίστανται, μειώνοντας τα φυσιολογικά εύροι τροχιάς και κάνοντας την άρθρωση να χάνει την φυσιολογική της κίνηση.
Το άτομο με την πάροδο του χρόνου τελικά, υπακούει στις ανάγκες της άρθρωσης και δυσκολεύεται να κάνει βαθύ κάθισμα, να ανέβει σκάλες ακόμη και στο περπάτημα. Η λειτουργικότητα του ατόμου στο σύνολό του χωρίς να το καταλαβαίνει, μειώνεται. Δεν περπατάει πλέον συχνά, απέχει από δραστηριότητες που το ευχαριστούσαν και αλλάζει ποιότητα ζωής.
Ψηλαφίζοντας την περιοχή, πέρα από το οίδημα και την πάχυνση, μπορεί κανείς να καταλάβει τα οστεόφυτα γύρω από τα οστά της άρθρωσης, ειδικά στο μηριαίο οστό. Κατά την κίνηση σε γόνατα με οστεοαρθρίτιδα παρατηρείτε ο χαρακτηριστικός ήχος επιγονατιδομηριαίου κριγμού. Αυτό συμβαίνει γιατί ο αρθρικός χόνδρος που λιπαίνει την άρθρωση, έχει εκφυλιστεί και τα οστά τρίβονται μεταξύ τους.
Διαγνωστική Προσέγγιση
Στην αρχή της νόσου η ακτινογραφία δεν δείχνει αξιοσημείωτα διαγνωστικά στοιχεία. Τα ακτινογραφικά ευρήματα είναι τα τυπικά των εκφυλιστικών αρθροπαθειών (στένωση μεσάρθριου, πύκνωση αρθρικών επιφανειών, υποχόνδριες κύστεις, οστεόφυτα). Στην αρχή παρουσιάζονται μικρές οστεοφυτικές επεξεργασίες στο έσω μέρος της μηροκνημιαίας άρθρωσης, στον άνω και κάτω πόλο της επιγονατίδας και στις κορυφές των μεσογλήνιων ακανθών, οι οποίες έτσι γίνονται περισσότερο οξύαιχμες. Στις ακτινογραφίες με τον άρρωστο σε όρθια στάση φαίνονται καλύτερα η στένωση του έσω μεσάρθριου διαστήματος και ο βαθμός της παραμόρφωσης.
Πρόληψη
Το εκάστοτε δραστήριο άτομα με συχνή άσκηση μέτριας εντάσεως, δημιουργεί ένα καλό μυοσκελετικό σύστημα που να μπορεί να απορροφά σωστά τα φορτία της καθημερινότητας φαίνεται ότι παίζει σημαντικό ρόλο, επίσης η μέτρια δραστηριότητα βοηθάει την κίνηση του αρθρικού υγρού και την παροχή θρεπτικών στοιχείων στον χόνδρο. Επιπρόσθετα, η μείωση του σωματικού βάρους (στις περιπτώσεις των περιττών κιλών), η σωστή αποκατάσταση πιθανών τραυματισμών, αποτελούν σημαντικά στοιχεία που συμβάλλουν στην πρόληψη της πάθησης.
Φυσικοθεραπευτική Αντιμετώπιση
Οι στόχοι του προγράμματος φυσικοθεραπείας είναι οι ακόλουθοι:
Μείωση πόνου. Διάφορα φυσικά μέσα (ηλεκτροθεραπεία, ιοντοφόρεση, υπέρηχοι, κ.α.), αλλά και ειδικές τεχνικές κινητοποίησης που έχει στην διάθεση του ο φυσικοθεραπευτής μπορούν να συμβάλλουν στην μείωση του πόνου και την ελάττωση της φλεγμονώδους αντίδρασης.
Καταπολέμηση δυσκαμψίας και επανάκτηση ελαστικότητας. Επίσης η εξειδικευμένη άσκηση είναι η απάντηση και σε αυτό το σύμπτωμα καθώς η παρατεταμένη ακινητοποίηση επιδεινώνει την δυσκαμψία.
Μυϊκή ενδυνάμωση – βελτίωση συντονισμού – ισορροπίας. Ασκήσεις για την βελτίωση της δύναμης αλλά και της ισορροπίας και του συντονισμού του πάσχοντος μέλους είναι σημαντικό να εφαρμοστούν ώστε να μπορέσει το άκρο να ανταπεξέρχεται όσο το δυνατόν καλύτερα στις καθημερινές προκλήσεις.
Αύξηση λειτουργικότητας. Τελικός και βασικότερος στόχος είναι να φτάσει το άτομο στο μεγαλύτερο δυνατό λειτουργικό επίπεδο ώστε να πραγματοποιεί τις καθημερινές του δραστηριότητες με τον μικρότερο δυνατό περιορισμό. Έτσι, στην αποκατάσταση προσομοιάζονται δραστηριότητες της καθημερινότητας όπως περπάτημα, ανέβασμα, κατέβασμα σκάλας, κ.α. ανάλογα με τις συνήθειες του ασθενή. Αυτή η διαδικασία αρχίζει από νωρίς και ανάλογα με τα περιθώρια που μας δίνει η πάθηση. Είναι μια διαδικασία εκμάθησης, περιλαμβάνοντας και εργονομικές παρεμβάσεις.
Πηγές
Dandy D., & Edwards D., (2010). Essential Orthopaedics and Trauma, 5η έκδοση, (μετάφραση – επιμέλεια από τα Αγγλικά από: Κορρές Δ., Ξενάκη Θ.,) Επιστημονικές Εκδόσεις Παρισιανού, Αθήνα: Kεφ.1 σελ. 7-11, 24-27, κεφ.16 σελ. 273 – 279.
Kisner C., & Colby L.A., (2003). Θεραπευτικές ασκήσεις: Βασικές αρχές και τεχνικές, (ελληνική επιμέλεια: Σπυριδόπουλος, Κ, Σατκα, Γ., Σιώκης).