Ρήξη Μηνίσκου
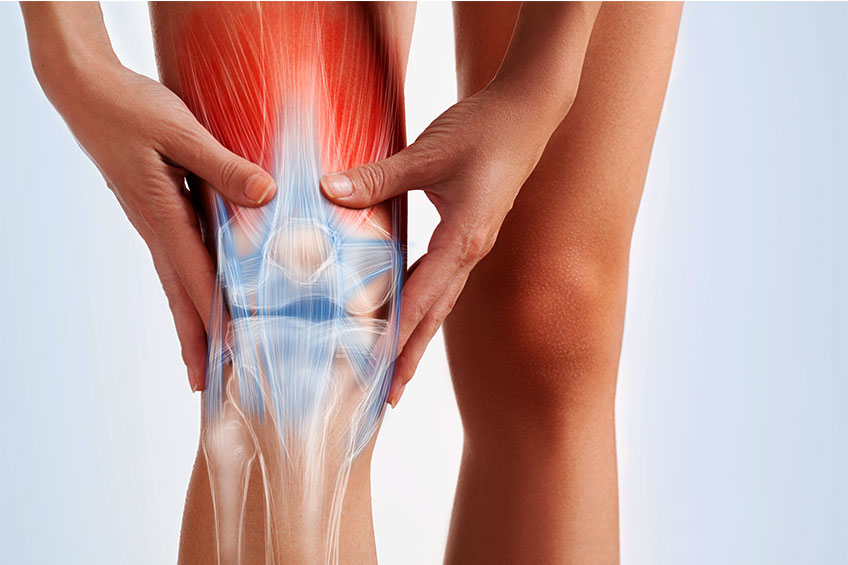
Η ρήξη μηνίσκου είναι από τις συχνότερες αιτίες πόνου στα γόνατα. Η άρθρωση του γόνατος αποτελείται από το περιφερικό άκρο του μηριαίου οστού, το κεντρικό άκρο της κνήμης και την επιγονατίδα. Κάθε γόνατο έχει 2 μηνίσκους τον έσω μηνίσκο στην εσωτερική πλευρά του γόνατος και τον έξω μηνίσκο στην εξωτερική πλευρά του γόνατος.
Οι μηνίσκοι είναι ελαστικοί ινοχόνδρινοι σχηματισμοί που αποτελούνται από νερό και κολλαγόνο.Έχουν σχήμα μισοφέγγαρου και λειτουργούν ως «αμορτισέρ» απορροφώντας τους κραδασμούς κατά την κίνηση του γόνατος και κατανέμοντας το βάρος ομοιόμορφα σε όλη την άρθρωση. Οι μηνίσκοι συμβάλλουν επίσης στην σταθερότητα και τη λίπανση του γόνατος.
Με ποιο τρόπο επέρχεται η ρήξη του μηνίσκου;
Η ρήξη του μηνίσκου είναι συνήθως τραυματικής αιτιολογίας. Η βία που χρειάζεται για να επέλθει η ρήξη εξαρτάται από το μέγεθος του τραυματισμού και από την ήδη προϋπάρχουσα εκφύλιση του μηνίσκου. Συμβαίνει συνήθως σε νέους ασθενείς κατά τη διάρκεια μιας αθλητικής δραστηριότητας, αλλά μπορεί να συμβεί και σε οποιαδήποτε άλλη δραστηριότητα όταν δρουν στροφικά και συμπιεστικά φορτία τα οποία υπερβαίνουν την αντοχή του μηνίσκου. Ασθενείς μεγαλύτερης ηλικίας με ήδη προϋπάρχουσες εκφυλιστικές αλλοιώσεις είναι επίσης, ευάλωτοι και είναι πιθανόν να υποστούν ρήξη μηνίσκου ακόμα και κατά τη διάρκεια μιας καθημερινής κίνησης.
Συμπτώματα ρήξης μηνίσκου
Την ώρα του τραυματισμού, ο ασθενής μπορεί να νιώσει ή και να ακούσει έναν θόρυβο σαν κάτι να έσπασε. Κάποιες φορές είναι δυνατόν να συνεχίσει ο ασθενής τη δραστηριότητά του αλλά προοδευτικά μπορεί να πρηστεί το γόνατο και να γίνει δύσκαμπτο.
Τα συνηθέστερα συμπτώματα είναι:
- Πόνος στην έσω ή έξω πλευρά του γόνατος (αντίστοιχα με το μηνίσκο που έχει σπάσει) που επιδεινώνεται με το γόνατο λυγισμένο (όπως στο βαθύ κάθισμα ή τις σκάλες)
- Οίδημα και δυσκαμψία
- Μάγκωμα ή εμπλοκή του γόνατος όταν υπάρχει τεμάχιο που έχει παρεκτοπισθεί
- Αίσθημα αστάθειας
Διάγνωση
Η διάγνωση γίνεται από το ιστορικό και την κλινική εξέταση με ειδικές τεχνικές. Η μαγνητική τομογραφία χρησιμεύει για επιβεβαίωση της διάγνωσης, για τον αποκλεισμό άλλων βλαβών και το σχεδιασμό της θεραπείας.
Θεραπεία
Στην περίπτωση που τα συμπτώματα είναι ήπια, ακολουθείται συντηρητική θεραπεία, η οποία περιλαμβάνει φαρμακευτική αγωγή και φυσικοθεραπεία για την πρόληψη της δυσκαμψίας, την μείωση του οιδήματος και αποφυγή της μυϊκής ατροφίας. Ο ασθενής πρέπει να ακολουθήσει ειδικό πρόγραμμα ενδυνάμωσης των μυών που συμβάλλουν στην σταθερότητα της άρθρωσης.
Η φυσικοθεραπεία περιλαμβάνει:
- Ηλεκτροθεραπεία
- Υπέρηχο
- Παγοθεραπεία
- Manual therapy
- Βελονισμό
- Διαμαγνητική αντλία
- BFR
- Ασκήσεις ιδιοδεκτικότητας και ισορροπίας
Η άμεση αντιμετώπιση του προβλήματος, μπορεί να μειώσει σημαντικά τις πιθανότητες για χειρουργική αντιμετώπιση, εκτός και αν η έκταση του τραυματισμού είναι μεγάλη. Στην περίπτωση που η συντηρητική θεραπεία αποτύχει, ο ασθενής πρέπει να καταφύγει στην αρθροσκοπική αντιμετώπιση.